Hormonothérapie
L'hormonothérapie représente aujourd'hui un pilier essentiel du traitement des cancers hormonodépendants, particulièrement pour les cancers du sein et de la prostate
En savoir plus sur la Hormonothérapie
L'hormonothérapie
L’hormonothérapie est un traitement qui ajoute, bloque ou enlève des hormones afin de ralentir ou d’interrompre la croissance de cellules cancéreuses qui ont besoin d’hormones pour se développer. Cette méthode thérapeutique, également appelée suppression hormonale, manipulation hormonale ou traitement endocrinien, constitue une approche ciblée qui exploite la dépendance hormonale de certaines tumeurs. Contrairement aux traitements cytotoxiques traditionnels, l’hormonothérapie ne détruit pas directement les cellules cancéreuses, mais agit indirectement en inhibant les hormones qui contribuent à leur croissance.
La multiplication de certains types de cellules malignes est dépendante des hormones, notamment dans les cancers du sein et de la prostate. Dans le cadre du cancer du sein, l’hormonothérapie bloque les œstrogènes, tandis que pour le cancer de la prostate, elle bloque les androgènes. Environ 70% des cancers du sein sont dits “hormonodépendants”, c’est-à-dire qu’il existe en grand nombre à la surface des cellules de ces cancers des récepteurs aux hormones sexuelles féminines (œstrogène et progestérone).
L’efficacité de l’hormonothérapie dépend entièrement de la présence de récepteurs hormonaux sur les cellules tumorales. Ces récepteurs sont des protéines situées à la surface de la cellule cancéreuse qui détectent les œstrogènes ou la progestérone qui passent dans le sang et les captent. Le terme d’hormonothérapie peut prêter à confusion, car il s’agit en fait d’un traitement qui vise à bloquer l’action stimulante des hormones féminines sur les cellules du cancer (traitement antihormonal).
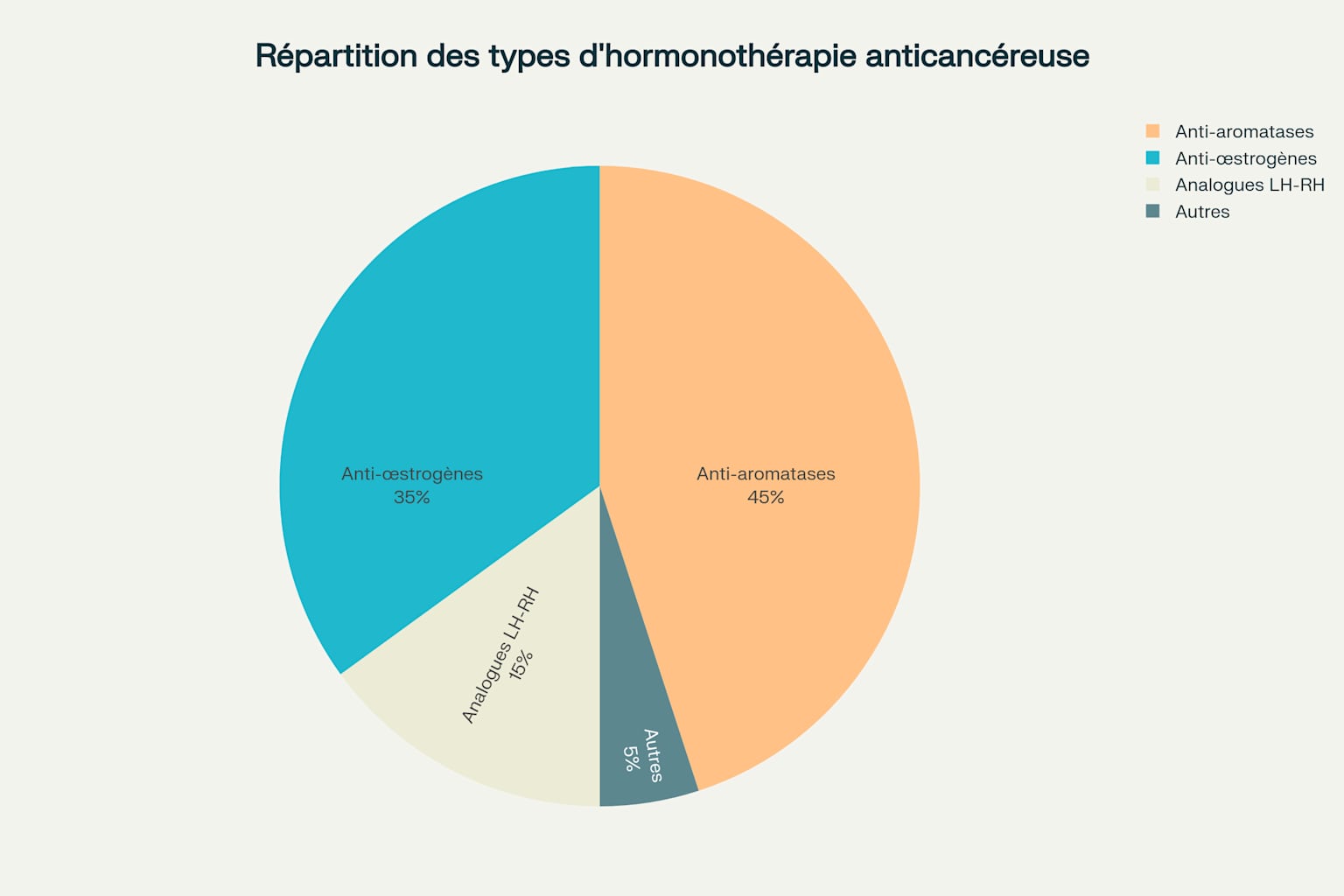
Répartition des différents types d’hormonothérapie utilisés en oncologie
Les objectifs de l’hormonothérapie varient selon la situation clinique. Elle peut être utilisée pour réduire le risque de développer un deuxième cancer du sein, réduire le risque de récidive du carcinome canalaire in situ ou le risque de cancer du sein infiltrant, traiter un cancer du sein métastatique ou localement avancé, ou réduire la taille d’une tumeur avant une chirurgie. Dans le cancer de la prostate, l’hormonothérapie est indiquée lorsqu’il existe des lésions dans les os ou les poumons, ou chez les patients porteurs de tumeurs localisées dans des cas bien précis
Comment fonctionne l'hormonothérapie pour traiter le cancer ?
Le fonctionnement de l’hormonothérapie repose sur l’interruption de la signalisation hormonale qui stimule la croissance des cellules cancéreuses. Les récepteurs des œstrogènes constituent des cibles majeures des traitements des cancers du sein dits “hormono-dépendants”. Les traitements hormonaux des cancers du sein visent à bloquer l’activation de ces récepteurs par les estrogènes endogènes, soit par inhibition compétitive tels que les anti-estrogènes, soit en inhibant la synthèse d’estrogènes.
Mécanismes d’Action Moléculaire
Les hormones agissent comme des agents favorisant la croissance du cancer en se fixant sur des récepteurs spécifiques. La liaison entre les hormones et leurs récepteurs sur les cellules déclenche la stimulation de la croissance de ces cellules cancéreuses. L’hormonothérapie empêche les hormones de nourrir les cellules cancéreuses en bloquant soit la production d’œstrogènes, soit en empêchant ces hormones de se fixer sur les récepteurs des cellules cancéreuses.
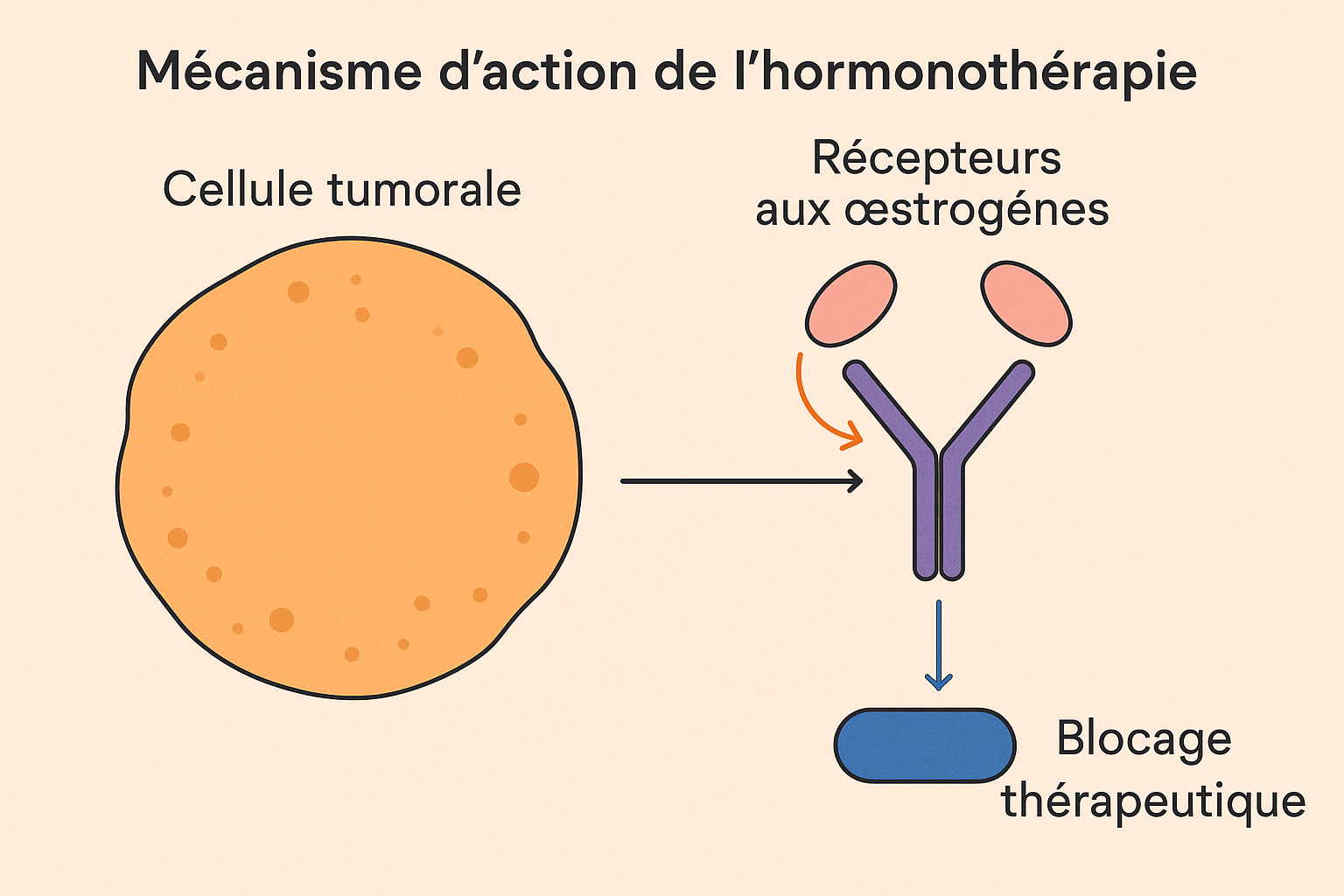
Types d’Approches Thérapeutiques
L’hormonothérapie peut être administrée selon plusieurs modalités thérapeutiques. Les traitements médicamenteux, qui sont les plus utilisés, agissent sur toutes les cellules sensibles aux hormones. Les traitements non médicamenteux consistent à stopper la production d’œstrogènes par les ovaires soit en les enlevant par voie chirurgicale, soit en les irradiant.
Classes de Médicaments
Les anti-œstrogènes empêchent les œstrogènes de stimuler les cellules cancéreuses en prenant leur place au niveau des récepteurs hormonaux des cellules. Les modulateurs sélectifs des récepteurs aux œstrogènes (SERM), comme le tamoxifène, se lient de manière compétitive aux récepteurs aux œstrogènes et diminuent la transcription des gènes régulés par les œstrogènes.
Les anti-aromatases empêchent la fabrication d’œstrogènes chez la femme ménopausée. Ces médicaments inhibent la synthèse d’estrogènes à partir d’androgènes d’origine surrénalienne chez les femmes ménopausées. Les anti-aromatases les plus utilisés en France sont le létrozole, l’anastrozole et l’exémestane.
Les analogues de la LH-RH suppriment la sécrétion des hormones féminines (œstrogènes et progestérone) chez la femme non-ménopausée. Ces peptides synthétiques sont administrés par voie intra-musculaire ou sous-cutanée pour éviter leur dégradation.
Administration de l'hormonothérapie
Selon le médicament, le traitement se prend sous forme de comprimés ou par injection intramusculaire ou sous-cutanée. La plupart des hormonothérapies orales sont prises quotidiennement, généralement une fois par jour.
Les injections d’analogues de la LH-RH sont administrées à intervalles variables selon le médicament, allant d’une fois par mois à tous les six mois.
Durée et Protocoles de Traitement
Le traitement par hormonothérapie adjuvante sert à diminuer le risque de récidive du cancer du sein et la mortalité liée à cette maladie. La durée standard du traitement est généralement de 5 à 10 ans selon le risque de récidive. Le traitement par tamoxifène est prescrit pendant une durée minimale de cinq ans, avec des études récentes explorant l’extension à dix ans.
Adaptation du Traitement
Le type de médicament, la dose prescrite et la durée du traitement sont adaptés à chaque situation. Les modalités thérapeutiques utilisées sont différentes selon que la patiente est ou non ménopausée, en sachant que c’est le statut hormonal avant le diagnostic qui compte. Chez la femme non ménopausée, les anti-œstrogènes sont le plus souvent proposés, tandis que chez la femme ménopausée, les inhibiteurs de l’aromatase constituent le premier choix.
Surveillance et Ajustements
La surveillance médicale pendant l’hormonothérapie comprend des consultations régulières et des examens spécifiques. Selon le type de traitement d’hormonothérapie administré, il peut être préconisé une surveillance annuelle gynécologique ou une surveillance du risque d’ostéoporose et du taux de cholestérol. Les doses peuvent être adaptées en fonction de la tolérance du patient et de l’évolution clinique.
Où et quand se passent les séances d'hormonothérapie ?
Les traitements par hormonothérapie se distinguent des autres thérapies anticancéreuses par leur administration principalement ambulatoire et leur caractère moins contraignant en termes d’organisation. La plupart des hormonothérapies étant administrées par voie orale, elles permettent aux patients de maintenir une vie quotidienne relativement normale tout en bénéficiant d’un traitement efficace.
Administration Ambulatoire
Les médicaments hormonaux comme le tamoxifène, les inhibiteurs de l’aromatase, et d’autres traitements hormonaux sont pris en charge par la sécurité sociale à 100% dans le cadre du traitement du cancer. La plupart des traitements oraux sont dispensés en pharmacie d’officine, permettant aux patients de recevoir leur traitement près de leur domicile.
Injections et Suivi Médical
Pour les analogues de la LH-RH qui nécessitent des injections, les séances se déroulent généralement en consultation externe dans des services d’oncologie ou chez des spécialistes. Ces injections sont administrées par voie sous-cutanée ou intramusculaire selon le médicament, avec une fréquence variant de tous les mois à tous les six mois.
Organisation des Soins en France
L’analyse des données régionales montre que les patients bénéficiant d’une “Hormonothérapie exclusive” représentent 52 312 patients avec 382 543 dispensations en 2014 en Île-de-France. La répartition géographique de résidence des patients est similaire à celle de la dispensation des traitements, avec plus de 90% des patients qui se rendent dans une pharmacie d’officine de leur département de résidence.
Contraintes et Facilitations
Contrairement aux séances de chimiothérapie ou de radiothérapie qui nécessitent des déplacements réguliers à l’hôpital, l’hormonothérapie orale offre une plus grande flexibilité. Cependant, cette facilité apparente ne doit pas masquer l’importance de l’observance thérapeutique : on estime qu’une femme sur trois a abandonné son traitement après 5 ans.
Surveillance à Long Terme
Le suivi des patients sous hormonothérapie nécessite des consultations régulières pour évaluer l’efficacité du traitement et surveiller les effets secondaires. Pour les patientes traitées par inhibiteurs de l’aromatase, une surveillance de la densité osseuse est recommandée en raison du risque d’ostéoporose.
Recherche et hormonothérapie
La recherche en hormonothérapie connaît une évolution constante avec des innovations majeures qui transforment progressivement le paysage thérapeutique oncologique. Les développements récents se concentrent sur l’amélioration de l’efficacité des traitements existants, la compréhension des mécanismes de résistance, et l’identification de nouvelles cibles thérapeutiques.
Nouvelles Générations de SERD
Les SERD (Selective Estrogen Receptor Degradation) représentent une avancée majeure avec des molécules d’hormonothérapie qui agissent en détruisant le récepteur aux œstrogènes, indépendamment de la présence de mutation. L’imlunestrant, un nouveau SERD oral de nouvelle génération, a montré des résultats positifs dans l’étude clinique internationale de phase 3 EMBER-3.
Combinaisons Innovantes
L’étude EMBER-3 a démontré que l’imlunestrant est plus efficace que les hormonothérapies actuellement utilisées en 2e ligne de traitement lorsqu’il est combiné à un inhibiteur de la prolifération des cellules du cancer : l’abemaciclib (un anti-CDK4/6). Cette combinaison conduit à une réduction supplémentaire de 43% du risque de progression par rapport à l’imlunestrant seul chez toutes les patientes.
Inhibiteurs de CDK4/6
Les inhibiteurs des kinases dépendantes des cyclines (CDK) 4/6 appartiennent à une nouvelle classe de médicaments qui interrompent la prolifération des cellules malignes en inhibant la progression du cycle cellulaire. Trois inhibiteurs – palbociclib, ribociclib et abemaciclib – ont été récemment approuvés pour le traitement du cancer du sein dans diverses situations et combinaisons.
Recherche sur les Mécanismes de Résistance
Des recherches récentes ont mis en évidence un nouveau mécanisme moléculaire liant les œstrogènes à l’aggravation de certains cancers non classiquement considérés comme hormono-dépendants. Une équipe de l’Institut Curie, de l’Inserm et du CNRS a identifié une voie de signalisation jusque-là inconnue, strictement dépendante de l’environnement hormonal féminin.
Personnalisation des Traitements
La recherche se concentre également sur l’amélioration de la qualité de vie et la personnalisation des traitements. L’hormonothérapie perturbe l’équilibre hormonal, ce qui peut provoquer divers effets secondaires nécessitant une prise en charge adaptée. Les études récentes montrent que l’hormonothérapie a un impact plus important et plus durable sur la qualité de vie que la chimiothérapie.
Hormonothérapie de Seconde Génération
Dans le cancer de la prostate, l’hormonothérapie de seconde génération vise à surmonter les résistances développées par les cellules tumorales. Ces nouveaux médicaments, plus puissants, bloquent non seulement la production de testostérone, mais aussi l’action de cette hormone sur les cellules cancéreuses
Surveillance et Effets Secondaires
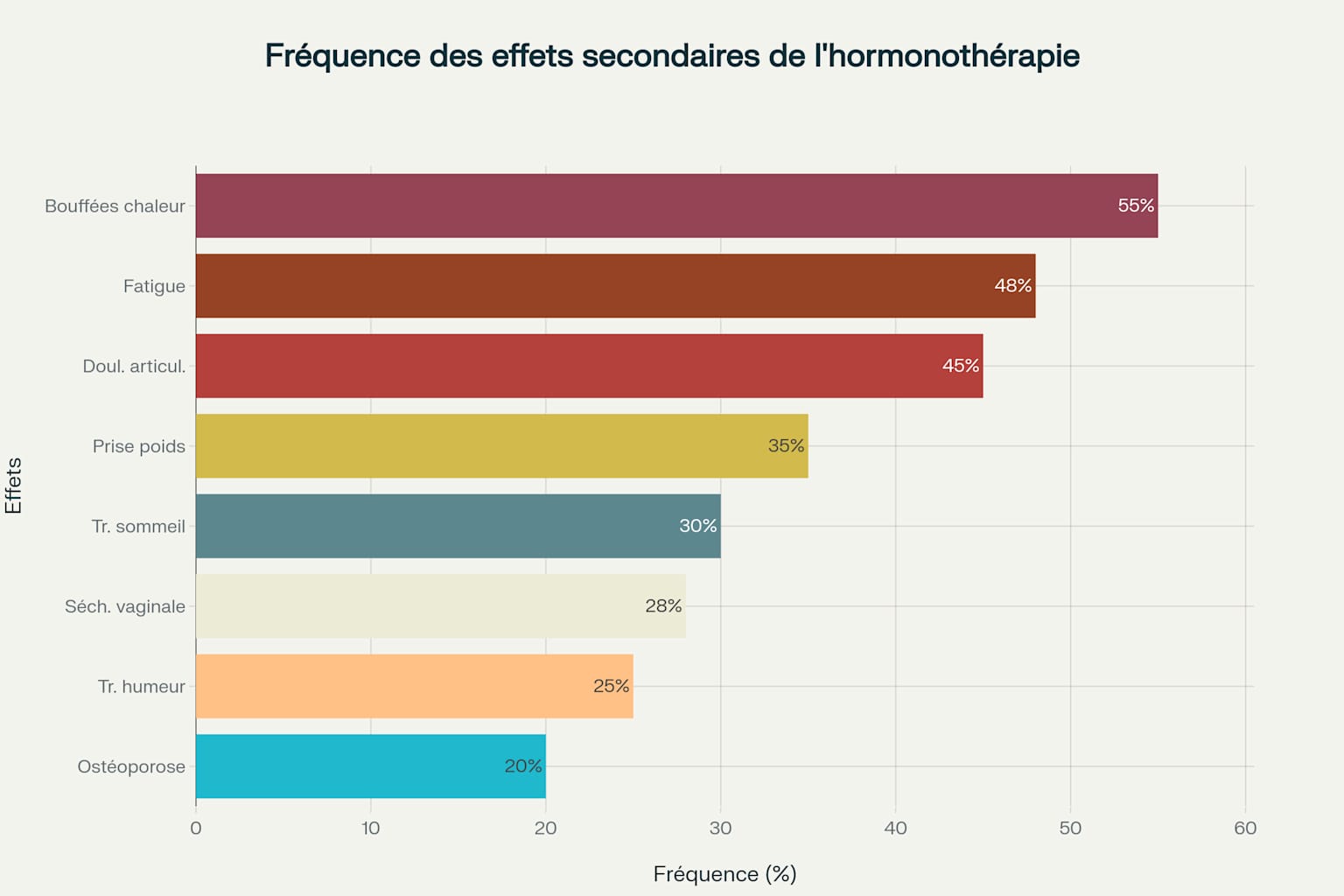
L’hormonothérapie présente un profil d’effets secondaires distinct des autres traitements anticancéreux, nécessitant une surveillance médicale spécialisée et une prise en charge adaptée. Les effets indésirables d’un traitement par hormonothérapie ne sont pas les mêmes chez la femme et l’homme, et pour la femme, la situation clinique qui s’en rapproche le plus est celle de la ménopause.
Effets Secondaires Principaux
Les bouffées de chaleur, parfois associées à des épisodes de sueurs nocturnes, sont les effets indésirables les plus fréquemment associés à l’hormonothérapie, rapportés par plus de la moitié des patientes. Une prise ou une perte de poids est observée chez près d’un tiers des patientes, et de la fatigue, des troubles de l’humeur et du sommeil sont présents pour environ une patiente sur cinq.
Complications Spécifiques
Le traitement par hormonothérapie provoque chez 20 à 50% des patientes des douleurs musculosquelettiques qui débutent le plus souvent durant les premiers mois de traitement. L’hormonothérapie anti-androgénique dans le traitement du cancer de la prostate entraîne une perte de la densité minérale osseuse secondaire et un risque fracturaire accru.
Impact sur la Qualité de Vie
L’hormonothérapie a un impact plus important que la chimiothérapie sur la qualité de vie des femmes, contrairement aux idées reçues. À deux ans du diagnostic, l’hormonothérapie a un impact plus long et plus délétère sur la qualité de vie, notamment celle des femmes ménopausées, les effets négatifs de la chimiothérapie étant plus transitoires.
Surveillance Médicale
La surveillance des patientes sous hormonothérapie comprend un examen gynécologique avant le traitement puis une surveillance annuelle, ainsi qu’une surveillance du risque d’ostéoporose et du taux de cholestérol. Pour les patients traités par analogues de la LH-RH, les principaux effets indésirables sont liés à la baisse du taux de testostérone : bouffées de chaleur, baisse du désir sexuel, troubles de l’érection.
Les hormonothérapies les plus utilisées:
Tamoxifène (Nolvadex®)
SERM (modulateur sélectif des récepteurs aux œstrogènes)
En savoir plus
Anastrozole (Arimidex®)
Inhibiteurs de l’aromatase (IA)
En savoir plus
Letrozole (Femara®)
Inhibiteurs de l’aromatase (IA)
En savoir plus
Exemestane (Aromasin®)
Inhibiteurs de l’aromatase (IA)
En savoir plus
Fulvestrant (Faslodex®)
SERD (anti-œstrogène pur)
En savoir plus
Ribociclib (Kisqali®)
Inhibiteurs CDK4/6
En savoir plus
Ribociclib (Kisqali®)
Inhibiteurs CDK4/6
En savoir plus
Ribociclib (Kisqali®)
Inhibiteurs CDK4/6
En savoir plus
Leuproréline (Eligard®)
Agonistes de la GnRH
En savoir plus
Triptoreline (Decapeptyl®)
Agonistes de la GnRH
En savoir plus
Degarelix (Firmagon®)
Antagonistes de la GnRH
En savoir plus
Relugolix (Orgovyx®)
Antagonistes de la GnRH
En savoir plus
Bicalutamide (Casodex®)
Antiandrogènes de 1ʳᵉ génération
En savoir plus
Enzalutamide (Xtandi®)
Antiandrogènes de 2ème génération
En savoir plus
Apalutamide (Erleada®)
Antiandrogènes de 2ème génération
En savoir plus
Nos dernières actualités

Datroway : un nouvel espoir pour les patientes atteintes d’un cancer du sein triple négatif métastatique
AstraZeneca et Daiichi Sankyo viennent d’annoncer des résultats très encourageants pour Datroway, un nouveau médicament utilisé en 1ère ligne chez les patientes atteintes d’un cancer

Actualités de l’ESMO GI 2025 : Des Avancées Majeures pour les Patients Atteints de Cancers Digestifs
Du 2 au 5 juillet 2025, Barcelone a accueilli le Congrès ESMO sur les Cancers Gastro-intestinaux, rassemblant plus de 4 000 experts mondiaux pour présenter

Cancer urothélial métastatique : une avancée prouvée de la survie grâce aux immunothérapies et conjugués anticorps-médicaments
Le cancer urothélial, qui touche principalement la vessie mais aussi les autres parties du système urinaire, est une forme redoutée par sa tendance à s’étendre
